SpO2を測定する時にマニキュアを取り除くべきか? [医学関連]
国家試験では、マニキュアはSpO2測定に影響する因子として有名だそうです(知らなかった)。こちらのブログをご覧戴くと試験問題がご覧頂けます。
しかし、緊急時には酸素の状態を直ぐ知りたいので、パルスオキシメーターは必須です。血圧、脈拍数、体温、呼吸数に続く、第5のバイタルサインとも言われていますし。
マニキュアをしていない女性はいないと思います(どうなんだろう?)ので、マニキュアを取り除かなければならないとなると女性の緊急対応はかなり困難な物になります。
しかし、安心してください。ちゃんと測れます(もう古い?)。こちらの論文をご覧ください。
以下の図は論文に載っていた図に色を私がつけたものです。
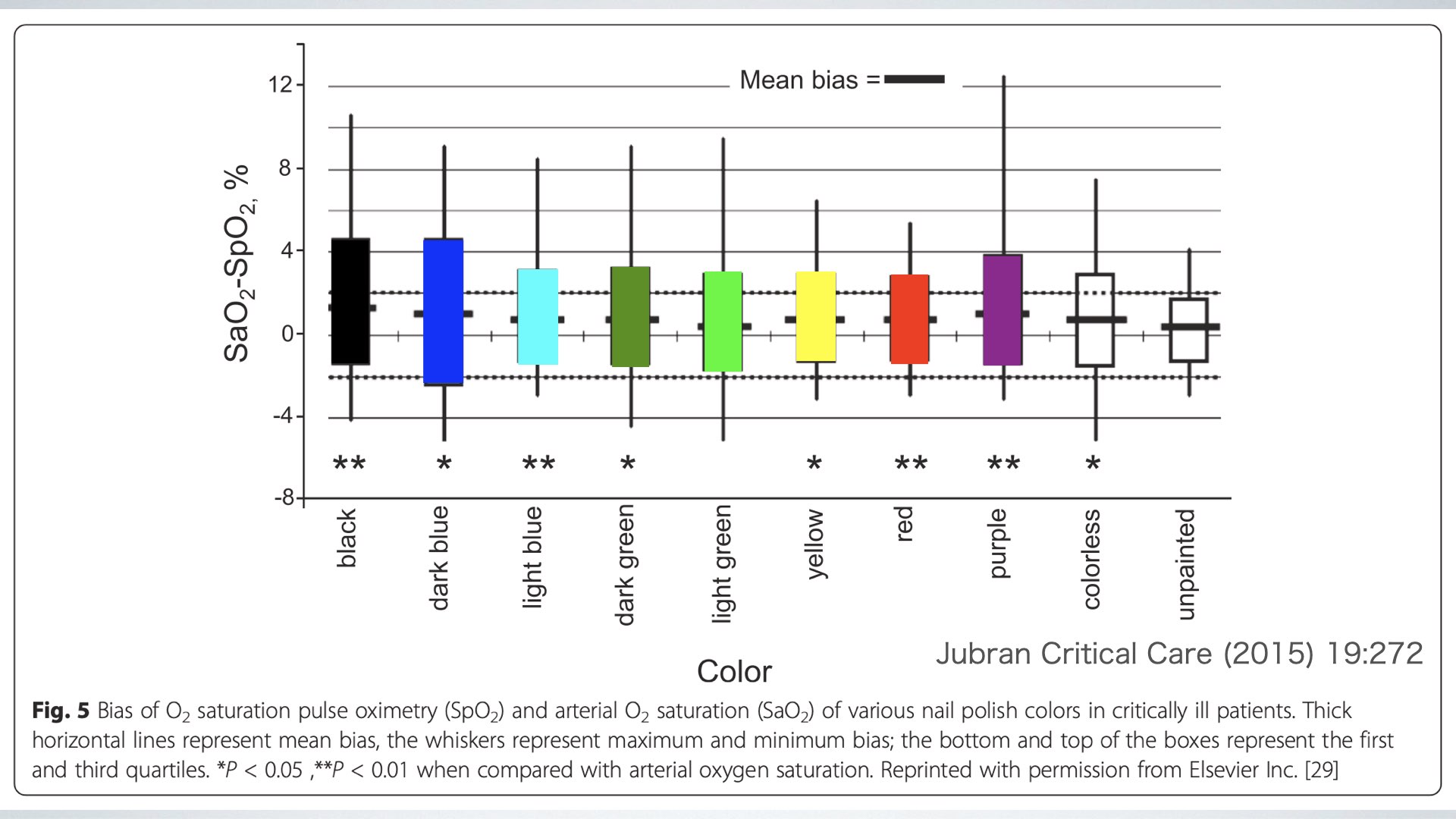
黒い色のマニキュアでさえ、マニキュアなしとほとんど差はありません。よって、マニキュアを取り除いたり、別の場所で直ぐ測定できるのであれば別ですが、指にプローベを装着してSpO2を測定しても全く問題ありません。また、もともとSpO2は完璧ではなく、マニキュアを塗っていない人でも、SaO2と差が出る場合があります。よって、マニキュアを気にする必要はないと言って良いでしょう。
こちらのブログにも同じ記事(少し変えてますが)を載せています。良かったらご覧ください。
しかし、緊急時には酸素の状態を直ぐ知りたいので、パルスオキシメーターは必須です。血圧、脈拍数、体温、呼吸数に続く、第5のバイタルサインとも言われていますし。
マニキュアをしていない女性はいないと思います(どうなんだろう?)ので、マニキュアを取り除かなければならないとなると女性の緊急対応はかなり困難な物になります。
しかし、安心してください。ちゃんと測れます(もう古い?)。こちらの論文をご覧ください。
以下の図は論文に載っていた図に色を私がつけたものです。

黒い色のマニキュアでさえ、マニキュアなしとほとんど差はありません。よって、マニキュアを取り除いたり、別の場所で直ぐ測定できるのであれば別ですが、指にプローベを装着してSpO2を測定しても全く問題ありません。また、もともとSpO2は完璧ではなく、マニキュアを塗っていない人でも、SaO2と差が出る場合があります。よって、マニキュアを気にする必要はないと言って良いでしょう。
こちらのブログにも同じ記事(少し変えてますが)を載せています。良かったらご覧ください。
乳酸アシドーシスの患者さんに乳酸リンゲル液を投与して良いのか? [医学関連]
今日も昨日の文献からです。
Ringer’s lactate is often avoided in septic patients secondary to the fear of worsening lactic acidosis. This is also untrue, as the content of Ringer’s lactate is sodium lactate, not lactic acid. Administration of Ringer’s lactate will cause an excess of lactate, which will be utilized by the body for energy. However, in today’s practicing culture, there tends to be an emphasis on blood lactate levels.[3] This emphasis can lead to confusion in the interpretation of lactic acid levels. The adverse effect of worsening a lactic acid is not seen with Ringer’s lactate.
Ringer’s lactate is often avoided in septic patients secondary to the fear of worsening lactic acidosis. This is also untrue, as the content of Ringer’s lactate is sodium lactate, not lactic acid. Administration of Ringer’s lactate will cause an excess of lactate, which will be utilized by the body for energy. However, in today’s practicing culture, there tends to be an emphasis on blood lactate levels.[3] This emphasis can lead to confusion in the interpretation of lactic acid levels. The adverse effect of worsening a lactic acid is not seen with Ringer’s lactate.
高カリウム血症のある人に乳酸リンゲルは避けるべきか? [救急救命士について理解を!]
前にも同じ事を書いた気がしますが、大切なことは繰り返し。
腎機能の悪い患者さんがショック状態となり、救急隊の方が点滴を確保してこられた場合、乳酸リンゲル液が使われています。
「こんな腎臓が悪い人に乳酸リンゲル液なんて使いやがって!」と怒ってはいけません。理由は以下の通りです。
・救急隊の方は乳酸リンゲル液以外の使用を禁止されています。
・そのようになったのにはちゃんと理由があります。
院内でも同じです。弱い犬ほどよく吠えると言います。救急外来や病棟急変で怒鳴っている人がいたら、ああ、あの人は実力がないんだな、かわいそうに、、、、、と思うようにしましょう、、、、、、知らんけど。
参考資料を以下に載せます。英語ですが、日本語がいい方は続きをお読みください。
There is a fear of Ringer’s lactate causing hyperkalemia and worsening lactic acidosis. To put it in perspective, Ringer’s lactate does include a concentration of potassium 4 mEq/L. Logically, if giving a patient who is hyperkalemic additional potassium would worsen hyperkalemia; however, this is not correct. A patient's potassium volume of distribution is larger than the extracellular compartment and equilibrates between the intracellular and extracellular compartments. Therefore, giving a patient, even a patient in renal failure, 4 mEq/L of potassium is not an additive effect.[5] In fact, giving Ringer’s lactate to a patient with hyperkalemia will trend the patient’s potassium level to 4 mEq/L.[6][7] Furthermore, patients' hyperkalemia may worsen with metabolic acidosis. Consequently, large-volume IV administration of normal saline may give patients a hyperchloremic non-anion gap metabolic acidosis. Ringer’s lactate does not have this effect.
腎機能の悪い患者さんがショック状態となり、救急隊の方が点滴を確保してこられた場合、乳酸リンゲル液が使われています。
「こんな腎臓が悪い人に乳酸リンゲル液なんて使いやがって!」と怒ってはいけません。理由は以下の通りです。
・救急隊の方は乳酸リンゲル液以外の使用を禁止されています。
・そのようになったのにはちゃんと理由があります。
院内でも同じです。弱い犬ほどよく吠えると言います。救急外来や病棟急変で怒鳴っている人がいたら、ああ、あの人は実力がないんだな、かわいそうに、、、、、と思うようにしましょう、、、、、、知らんけど。
参考資料を以下に載せます。英語ですが、日本語がいい方は続きをお読みください。
There is a fear of Ringer’s lactate causing hyperkalemia and worsening lactic acidosis. To put it in perspective, Ringer’s lactate does include a concentration of potassium 4 mEq/L. Logically, if giving a patient who is hyperkalemic additional potassium would worsen hyperkalemia; however, this is not correct. A patient's potassium volume of distribution is larger than the extracellular compartment and equilibrates between the intracellular and extracellular compartments. Therefore, giving a patient, even a patient in renal failure, 4 mEq/L of potassium is not an additive effect.[5] In fact, giving Ringer’s lactate to a patient with hyperkalemia will trend the patient’s potassium level to 4 mEq/L.[6][7] Furthermore, patients' hyperkalemia may worsen with metabolic acidosis. Consequently, large-volume IV administration of normal saline may give patients a hyperchloremic non-anion gap metabolic acidosis. Ringer’s lactate does not have this effect.
専門家とは何でしょう [研修医教育]
先日SNSで喘息の人に造影CTなんてあり得ない、絶対するなと言う呼吸器内科の先生がいると聞きました。私はそんな専門医は必要ないと思います。若い医師の皆さんは是非そのような専門家にならないようにしてくださいね。
医療で大切なことは、患者さんが困っている事を解決することです。解決できない問題ももちろんありますが、その場合には出来るだけ不利益が少なくなるように一緒に考えることが大切です。
患者さんはもともと色々な問題を持っており、教科書やガイドラインに書いてある事が出来ない場合がたくさんあります。例えば以下のようなことです。
造影CTを撮りたいが、腎機能が悪いため造影CTが出来ないと言われた
今から緊急手術が必要だが、全身状態が悪すぎて麻酔科から手術を拒否された
上部消化管出血が疑われるが、全身状態が悪くて胃カメラは出来ないと言われた
くも膜下出血を疑ったので直ぐ脳外科に紹介したら、CTも撮らずに紹介するなと言われた
上記の事は専門家として適切な対応かと言えば、そうではないと私は思います。私はへなちょこ外科医&救急医ですが、上記のこと、全て出来ますよ。だって、簡単です。出来ないと言えば良いんですから。腎臓が悪いから造影できない、こんな状態が悪かったら麻酔かけられない、胃カメラも無理、CTぐらい撮っておけよな。専門家である必要はないでしょう。若い皆さんも出来ますよね。
医療で大切なことは、患者さんが困っている事を解決することです。解決できない問題ももちろんありますが、その場合には出来るだけ不利益が少なくなるように一緒に考えることが大切です。
患者さんはもともと色々な問題を持っており、教科書やガイドラインに書いてある事が出来ない場合がたくさんあります。例えば以下のようなことです。
造影CTを撮りたいが、腎機能が悪いため造影CTが出来ないと言われた
今から緊急手術が必要だが、全身状態が悪すぎて麻酔科から手術を拒否された
上部消化管出血が疑われるが、全身状態が悪くて胃カメラは出来ないと言われた
くも膜下出血を疑ったので直ぐ脳外科に紹介したら、CTも撮らずに紹介するなと言われた
上記の事は専門家として適切な対応かと言えば、そうではないと私は思います。私はへなちょこ外科医&救急医ですが、上記のこと、全て出来ますよ。だって、簡単です。出来ないと言えば良いんですから。腎臓が悪いから造影できない、こんな状態が悪かったら麻酔かけられない、胃カメラも無理、CTぐらい撮っておけよな。専門家である必要はないでしょう。若い皆さんも出来ますよね。
後期研修医になるあなたへ [研修医教育]
3年目の医師になる皆さんへの警告です(人によっては2年目だったり、5年目だったりするでしょう)。医師でない方は、医師の部分を自分の仕事に変えて読んでみてください。
医師として2年間の初期研修を終える皆さん、大変お疲れ様でした。日々指導医に頻繁にチェックをしてもらわないと仕事が出来ない状態からやっと解放され、自分だけの指示で仕事が出来るようになります。
やっと独り立ちだと喜んでいる人もいるでしょう。でも勘違いしないでください。みなさんは医師としての仕事のたぶん1割もマスターしていないでしょう。まだまだ多くを学ぶ必要があります。今まで通りの生活を続けましょう。今まで通り指導医にチェックをしてもらうべきです。まだ何も出来ない状態です。医学はそんな甘い物じゃありません。人間の身体はそんな甘くありません。
私はもうすぐ医師30年目になりますが、毎日学ぶこと、反省することばかりです。
医師として2年間の初期研修を終える皆さん、大変お疲れ様でした。日々指導医に頻繁にチェックをしてもらわないと仕事が出来ない状態からやっと解放され、自分だけの指示で仕事が出来るようになります。
やっと独り立ちだと喜んでいる人もいるでしょう。でも勘違いしないでください。みなさんは医師としての仕事のたぶん1割もマスターしていないでしょう。まだまだ多くを学ぶ必要があります。今まで通りの生活を続けましょう。今まで通り指導医にチェックをしてもらうべきです。まだ何も出来ない状態です。医学はそんな甘い物じゃありません。人間の身体はそんな甘くありません。
私はもうすぐ医師30年目になりますが、毎日学ぶこと、反省することばかりです。
急性冠症候群が疑われる場合に酸素を投与すべきか? [CPRの基礎]
いつもこの言葉から始めてすみませんが、久しぶりの投稿です。
蘇生のガイドラインが2020年度版として新しくなりました。日本のガイドラインも昨年出るはずでしたが、色々で少しずつ出ています。今回は急性冠症候群についてのガイドライン2020を紹介します。
2015年のガイドラインでは、酸素を投与すると心筋梗塞の病変が大きくなる(あるいは酸素を投与しないと小さく済む)という論文があったため、酸素はルチン投与すべきでないとされており、これが誤解されて、酸素投与はしてはいけないという風に広まってしまった気がします。
確かに酸素は血管収縮作用があり、また酸素が細胞に悪さをする場合もあるようですので、酸素投与にはリスクが伴うのは事実です。しかし、酸素がなければやはり細胞に悪さをします。
ガイドラインには酸素投与をしてはいけないとは書かれておらず、ルチンに投与すべきでないと書いているのみです。
ルチンとは、女性を見たら必ずLINEのIDを聞くとか、最初はビールとか、何も考えずに反射的に取る行動のことです。若い女性に限ってIDを聞くとか、今日は居酒屋なのでビールとか、何か考えがあって行うのは全く問題がありません。
しかし、救急隊の方の中には、酸素をやるべきでないと思っている人がいて、胸痛の患者さんですが、SpO2が95%でしたので酸素はしてきませんでした!と胸をはって答える人がいます。患者さんはかなり胸を痛がっていたのに、、、、、、
新しいガイドラインはこちらのP.23をご覧ください。
推奨の文章はあまり変わっておらず以下の通りです。
低酸素血症のない(注1)AMI(急性心筋梗塞)またはその疑い患者(注2)に対して、ルーチン(注3)の酸素投与(注4)をしないことを提案する。(弱い推奨、エビデンスの確実性:非常に低い)。
注1:試験によって異なるが、正常酸素飽和度の定義をSpO2≧90%とする(これまで報告されたRCTの中でDETO2X-AMIの登録症例数が一番多く、inclusion criteriaがSpO2≧90%であったため)。なお、低酸素血症はPaO2≦60mmHgのことであり、SpO2では90%以下が該当する。
注2:AMI患者のうち、MIの既往、高度のCOPD、呼吸不全、心原性ショック、中心性チアノーゼ、その他の原因による呼吸困難を除外したもの。
注3:SpO2が90%以上であっても、頻呼吸や起坐呼吸、心原性ショックには酸素投与が必要。
注4:試験では6L/分以上の酸素マスク投与
蘇生のガイドラインが2020年度版として新しくなりました。日本のガイドラインも昨年出るはずでしたが、色々で少しずつ出ています。今回は急性冠症候群についてのガイドライン2020を紹介します。
2015年のガイドラインでは、酸素を投与すると心筋梗塞の病変が大きくなる(あるいは酸素を投与しないと小さく済む)という論文があったため、酸素はルチン投与すべきでないとされており、これが誤解されて、酸素投与はしてはいけないという風に広まってしまった気がします。
確かに酸素は血管収縮作用があり、また酸素が細胞に悪さをする場合もあるようですので、酸素投与にはリスクが伴うのは事実です。しかし、酸素がなければやはり細胞に悪さをします。
ガイドラインには酸素投与をしてはいけないとは書かれておらず、ルチンに投与すべきでないと書いているのみです。
ルチンとは、女性を見たら必ずLINEのIDを聞くとか、最初はビールとか、何も考えずに反射的に取る行動のことです。若い女性に限ってIDを聞くとか、今日は居酒屋なのでビールとか、何か考えがあって行うのは全く問題がありません。
しかし、救急隊の方の中には、酸素をやるべきでないと思っている人がいて、胸痛の患者さんですが、SpO2が95%でしたので酸素はしてきませんでした!と胸をはって答える人がいます。患者さんはかなり胸を痛がっていたのに、、、、、、
新しいガイドラインはこちらのP.23をご覧ください。
推奨の文章はあまり変わっておらず以下の通りです。
低酸素血症のない(注1)AMI(急性心筋梗塞)またはその疑い患者(注2)に対して、ルーチン(注3)の酸素投与(注4)をしないことを提案する。(弱い推奨、エビデンスの確実性:非常に低い)。
注1:試験によって異なるが、正常酸素飽和度の定義をSpO2≧90%とする(これまで報告されたRCTの中でDETO2X-AMIの登録症例数が一番多く、inclusion criteriaがSpO2≧90%であったため)。なお、低酸素血症はPaO2≦60mmHgのことであり、SpO2では90%以下が該当する。
注2:AMI患者のうち、MIの既往、高度のCOPD、呼吸不全、心原性ショック、中心性チアノーゼ、その他の原因による呼吸困難を除外したもの。
注3:SpO2が90%以上であっても、頻呼吸や起坐呼吸、心原性ショックには酸素投与が必要。
注4:試験では6L/分以上の酸素マスク投与
AirPods Max買いました [Mac(パソコン)について]
久しぶりの更新です。そして久しぶりのアップルネタです。
昨年アップルから高級なヘッドホンが発売されました。その名もAirPods Max!ヘッドホンが無線の物でも3万円あれば買えるのに、7万円弱のもの、、、、、、、と色々言われていますが、これ最高です!
音質やノイズキャンセリングに関してはよく分かりません。そんなに差を感じません。私はそんな違いの分かる男ではありません。そもそも、聞いている音楽が音楽ですので(^^)。
私が一番最高と思ったのは装着感です。私はメガネをしています。今まで色々なヘッドホンを試しましたが、どれも長時間装着していると耳が痛くなるのです。出来るだけ耳に当たるカップを大きくしても、メガネの蔓が当たる部分が痛くなります。
しかし!!このAirPods Maxは全然痛くなりません。これは素晴らしいです!!重さも結構あるのですが、装着していると全く重く感じません。痛くならないから、装着が甘いかというとそうではありません。
Apple Watchにアイディアを得たという竜頭もボリューム調節、曲の停止、送りなどに使えてやりやすいです。竜頭の位置もカップの上側にあってやりやすいです。あえてタッチ操作にしなかったところがわかりやすくていい気がします。充電ポートはUSB-Cでも良いと思いましたが、まあ、iPhoneがまだUSB-Cじゃないですから、いいですかね。
最初にこれを聞きました、、、、、、、たぶん。
昨年アップルから高級なヘッドホンが発売されました。その名もAirPods Max!ヘッドホンが無線の物でも3万円あれば買えるのに、7万円弱のもの、、、、、、、と色々言われていますが、これ最高です!
音質やノイズキャンセリングに関してはよく分かりません。そんなに差を感じません。私はそんな違いの分かる男ではありません。そもそも、聞いている音楽が音楽ですので(^^)。
私が一番最高と思ったのは装着感です。私はメガネをしています。今まで色々なヘッドホンを試しましたが、どれも長時間装着していると耳が痛くなるのです。出来るだけ耳に当たるカップを大きくしても、メガネの蔓が当たる部分が痛くなります。
しかし!!このAirPods Maxは全然痛くなりません。これは素晴らしいです!!重さも結構あるのですが、装着していると全く重く感じません。痛くならないから、装着が甘いかというとそうではありません。
Apple Watchにアイディアを得たという竜頭もボリューム調節、曲の停止、送りなどに使えてやりやすいです。竜頭の位置もカップの上側にあってやりやすいです。あえてタッチ操作にしなかったところがわかりやすくていい気がします。充電ポートはUSB-Cでも良いと思いましたが、まあ、iPhoneがまだUSB-Cじゃないですから、いいですかね。
最初にこれを聞きました、、、、、、、たぶん。
診療科によって持っている車の種類が違うか? [雑談]
今日もBMJのクリスマス特集です。「The need for speed: observational study of physician driving behaviors」という論文です。「スピードの必要性:医師の運転行動に関する観察研究」とでも言うのでしょうか。need for speedと言うプレステのカーゲームがあるようですね。
英語が得意な方に。原文はこちらの文献です。
結論を先に書くと、最もスピード違反をしやすいのは精神科医で、最も高級な車に乗っているのは循環器内科医だそうです。警察官は何科の医者だろうと、スピード違反を見逃してはくれないそうです(^^)。
あっ、途中まで書いて気付きましたが、これ去年のでした。すみません。
英語が得意な方に。原文はこちらの文献です。
結論を先に書くと、最もスピード違反をしやすいのは精神科医で、最も高級な車に乗っているのは循環器内科医だそうです。警察官は何科の医者だろうと、スピード違反を見逃してはくれないそうです(^^)。
あっ、途中まで書いて気付きましたが、これ去年のでした。すみません。
手術を受けることになったら執刀医の誕生日を聞きましょう [雑談]
毎年この時期になるとBMJのクリスマス特集です。今年も面白い論文が目白押しです。
今回はその一つを紹介しましょう。英語が得意な方はこちらの論文をご覧ください。
そうでない方はこちらを。と言っても超適当ですが。
「Patient mortality after surgery on the surgeon’s birthday: observational study」という論文で、直訳すれば「外科医の誕生日に手術を受けた患者の死亡率:観察研究」です。結論を書くと、外科医の誕生日の日に手術を受けると死亡率が高いというのです。
もし手術を受けることになったら、その日は先生の誕生日ですか?と聞いてみましょう。
今回はその一つを紹介しましょう。英語が得意な方はこちらの論文をご覧ください。
そうでない方はこちらを。と言っても超適当ですが。
「Patient mortality after surgery on the surgeon’s birthday: observational study」という論文で、直訳すれば「外科医の誕生日に手術を受けた患者の死亡率:観察研究」です。結論を書くと、外科医の誕生日の日に手術を受けると死亡率が高いというのです。
もし手術を受けることになったら、その日は先生の誕生日ですか?と聞いてみましょう。
救急部についてのお話〜6年前のあいさつから [医師を目指す人へ]
6年前に勤めていた群馬県の病院でのお話です。その病院が厚生労働省から救急功労賞?をいただいた事による祝賀会がありました。厚労省から功労賞って面白いとある先生が言われていましたが(^^)/。
私は救急部長でしたので、あいさつをさせていただきました。私が勤め始めて半年後ぐらいのことでしたので、私が勤める前の業績に対する表彰でしょう。ある看護師さんから、理事長より話が長かったと言われましたが、救急に対する想いをお話しさせて頂きました。たぶん人生で一番長い演説ではなかったかと思います。以下に載せておきます。良かったら読んでください。
今日は3つお話しさせていただきます。
一つ目は、うちじゃない科というお話しです。
うちじゃない科とは、福井大学の寺澤先生が言われていたお話しです。一般外来でもありえますが、救急では特に、どの科の担当の患者さんかというのが問題になります。意識障害一つとっても、脳外科かと思えば、半分以上は内科系の疾患だとされています。頭はうちじゃない、腰が痛いのはうちじゃないと言っていたら救急は回りません。そう言う人たちを「うちじゃない科」と言っているそうです。
亀田総合病院は千葉県の東京からかなり離れた場所にあるのに、遠くからも患者さんが来る有名な病院ですが、合い言葉は「Always say Yes!」だそうです。言われたことはとにかくやってみると言うことです。
是非うちじゃない科にならないように頑張りましょう。
私は救急部長でしたので、あいさつをさせていただきました。私が勤め始めて半年後ぐらいのことでしたので、私が勤める前の業績に対する表彰でしょう。ある看護師さんから、理事長より話が長かったと言われましたが、救急に対する想いをお話しさせて頂きました。たぶん人生で一番長い演説ではなかったかと思います。以下に載せておきます。良かったら読んでください。
今日は3つお話しさせていただきます。
一つ目は、うちじゃない科というお話しです。
うちじゃない科とは、福井大学の寺澤先生が言われていたお話しです。一般外来でもありえますが、救急では特に、どの科の担当の患者さんかというのが問題になります。意識障害一つとっても、脳外科かと思えば、半分以上は内科系の疾患だとされています。頭はうちじゃない、腰が痛いのはうちじゃないと言っていたら救急は回りません。そう言う人たちを「うちじゃない科」と言っているそうです。
亀田総合病院は千葉県の東京からかなり離れた場所にあるのに、遠くからも患者さんが来る有名な病院ですが、合い言葉は「Always say Yes!」だそうです。言われたことはとにかくやってみると言うことです。
是非うちじゃない科にならないように頑張りましょう。




